Secondo l’Organizzazione Mondiale della Sanità, ogni anno 15 milioni di persone sono colpite da ICTUS. Nello stesso tempo, circa 50 milioni di persone in tutto il mondo sono affette da demenza, un numero che dovrebbe quasi raddoppiare entro il 2050. Le persone colpite da ICTUS hanno circa il doppio delle probabilità di sviluppare demenza, secondo uno dei più grandi studi sul tema condotto dall’University of Exeter Medical School.
Nello studio sono stati analizzati i dati sul rischio ICTUS e demenza su 3,2 milioni di persone in tutto il mondo. Ciò che emerso è che il legame tra ICTUS e demenza si è mantenuto anche dopo aver preso in considerazione altri fattori di rischio di demenza come ipertensione arteriosa, diabete e malattie cardiovascolari, riscontrando che una storia di ICTUS aumenta il rischio di demenza del 70%.
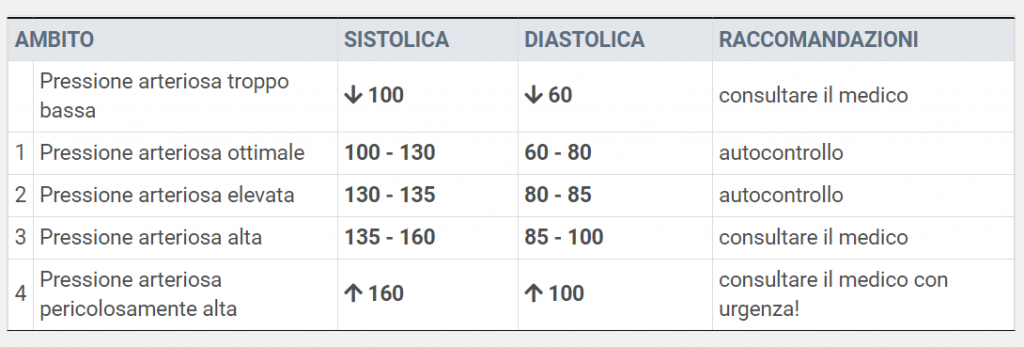
Sempre nel rapporto si evince che c’è anche un legame tra la Pressione Arteriosa alta nella mezza età e il declino cognitivo, essendo la pressione alta è il fattore di rischio più importante dell’ICTUS.
COSA SI INTENDE PER DEMENZA VASCOLARE E COME SI MANIFESTA
Per demenza vascolare si intende un deterioramento cognitivo acuto o cronico dovuto ad infarti cerebrali diffusi o locali che sono correlati il più delle volte a una malattia cerebrovascolare. Questa tipologia di demenza rappresenta un deterioramento cognitivo globale, cronico e generalmente irreversibile.
Si verifica in genere nelle persone che hanno fattori di rischio vascolare (ipertensione, diabete, ecc…) e in quelli che hanno già avuto diversi ICTUS. Molte persone possono presentare allo stesso tempo sia demenza vascolare che malattia di Alzheimer.
La demenza vascolare rappresenta la seconda causa più frequente di demenza nella popolazione anziana, colpendo più frequentemente i soggetti di sesso maschile e solitamente inizia dopo i 70 anni.
La demenza vascolare si presenta generalmente in 4 forme principali:
1- Demenza associata ad ICTUS: si verifica appunto quando si ha un ICTUS. Gli ICTUS avvengono quando si interrompe improvvisamente l’apporto vitale di sangue a una parte del cervello. Di solito, significa che un vaso sanguigno si è ristretto ed è stato bloccato da un grumo.
2- Demenza post-ICTUS: di solito si sviluppa dopo avere avuto un ICTUS grave, dove si interrompe il flusso di sangue a un grande vaso capillare nel cervello, in modo permanente e improvviso. Questa brusca interruzione dell’afflusso di sangue può portare alla morte di una grande parte del tessuto cerebrale. Circa il 20% delle persone che hanno un ICTUS sviluppa la demenza post-ICTUS.
3- Demenza a infarto singolo e da multi-infarto: è causata da mini-ICTUS, così piccoli che la persona che li ha non se ne rende affatto conto. Con i mini-ICTUS, i sintomi possono durare solo alcuni minuti prima che si risolva il blocco e riprenda l’apporto di sangue al cervello. Tuttavia, se il rifornimento di sangue è bloccato per più di pochi minuti, una piccola area di tessuto cerebrale chiamata “infarto” morirà. Un infarto potrebbe interessare un’area cruciale del cervello, che porta alla demenza da singolo infarto. Molti mini-ictus possono causare demenza multi-infartuale.
4- Demenza sottocorticale: si ha quando si ammalano i vasi sanguigni molto piccoli all’interno del cervello che potrebbero ingrossarsi o attorcigliarsi, impedendo il flusso del sangue. Questa malattia nei piccoli vasi può danneggiare i fasci di nervi che trasportano segnali al cervello, e può anche causare piccoli infarti alla base del cervello.
SINTOMI E CAUSE DELLA DEMENZA VASCOLARE
I sintomi della demenza vascolare sono simili a quelli di altre demenze, in quanto possono essere presenti perdita di memoria, funzione esecutiva alterata, difficoltà ad iniziare azioni o compiti, pensiero rallentato, cambiamenti di umore o di personalità e deficit del linguaggio. Tuttavia, rispetto ad esempio alla malattia di Alzheimer, la demenza vascolare tende a causare la perdita di memoria più tardi e ad influenzare la funzione esecutiva più precocemente. Inoltre, i sintomi possono variare a seconda di dove si verificano gli eventi ischemici.
Il fattore di rischio più grande per la demenza vascolare è l’età: il rischio di avere la demenza vascolare raddoppia ogni 5 anni una volta raggiunta l’età di 65 anni.
Il secondo fattore di rischio di demenza vascolare sono indubbiamente l’ICTUS, le malattie cardiache e il diabete. Questa condizione è stata collegata alla depressione e all’apnea notturna.
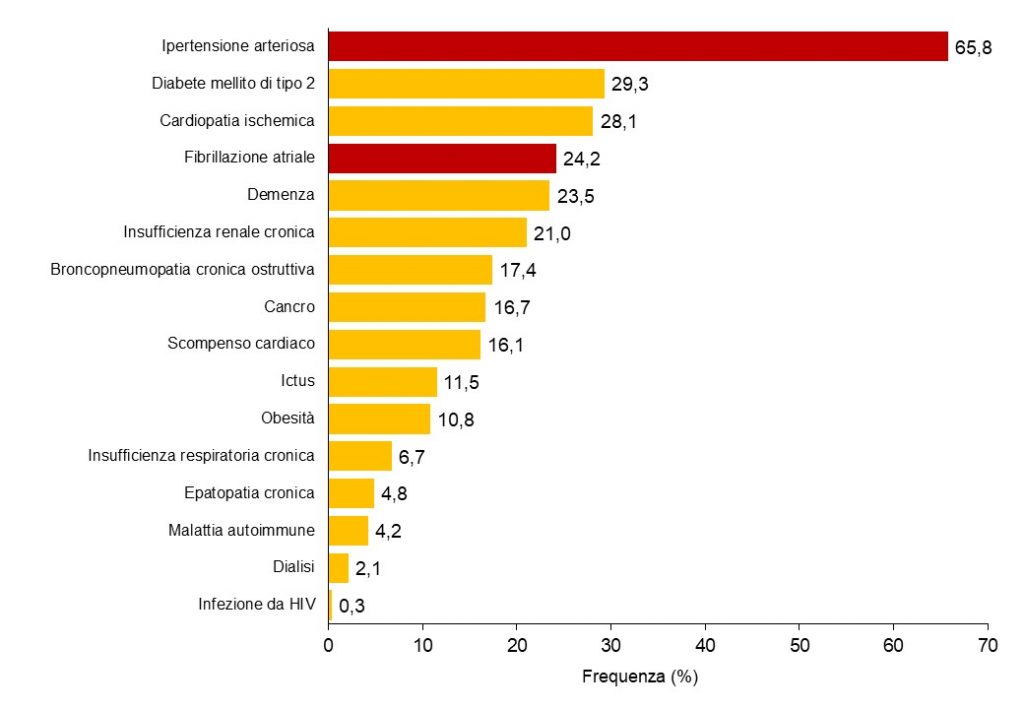
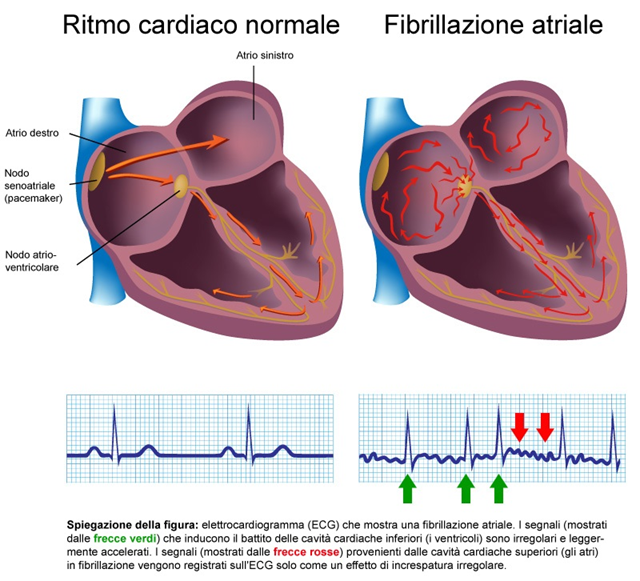
Anche l’Ipertensione, colesterolo alto, sovrappeso e tutti fattori legati alle malattie cardiovascolari aumentano il rischio di demenza vascolare. Per ridurre le possibilità di sviluppare pressione alta o più in generale di rischio ICTUS, è importante misurare regolarmente la Pressione Arteriosa e la Fibrillazione Atriale, seguire una dieta equilibrata, fare esercizio fisico regolare e bere alcolici con moderazione e smettere di fumare.
L’AIUTO FONDAMENTALE DELLA PREVENZIONE
Nello studio viene fatta presente una scoperta importante, ovvero che i miglioramenti nella prevenzione dell’ICTUS e nella cura post-ICTUS possono svolgere un ruolo chiave nella prevenzione della demenza.
Un ICTUS può raddoppiare il rischio di demenza, per questo per ridurre questo rischio, è importante aumentare la consapevolezza nelle persone stimolandoli alla prevenzione attraverso il monitoraggio della Pressione Arteriosa e della Fibrillazione Atriale, principali cause di rischio ICTUS, attraverso campagne di sensibilizzazione per smettere di fumare, incentivarli ad una dieta equilibrata e all’attività fisica.